Inhoud
- Algemene inleiding
- Wat zijn hormonen?
- De overgang
- Wat is hormonale therapie?
- Behandelplan
- Bereikbaarheid afdeling
- Kanker en voeding
- Kanker en werk
- Kanker en bewegen
- Bijwerkingen hormonale therapie
- Opvliegers en transpiratie aanvallen
- Veranderde seksualiteit
- Vruchtbaarheid
- Veranderingen in gewicht
- Maag- en darm klachten, misselijkheid
- Gewrichtsklachten
- Stemmingswisselingen
- Lichaamsbeharing
- Blaasontsteking
- Botontkalking
- Hart- en vaat ziekten, trombose
- Hartritmestoornissen
- Vocht vasthouden
- Baarmoederkanker
- Hypokaliëmie (laag kalium gehalte)
- Leverfunctiestoornissen
Algemene inleiding
De informatie in dit document is bedoeld als aanvulling op de informatie die u al heeft gekregen van uw behandelend internist-oncoloog en de oncologieverpleegkundige. Het is bekend dat veel van de informatie die u tijdens de eerste gesprekken over uw ziekte en de behandeling krijgt verloren gaat, en dat de vragen over behandeling en mogelijk bijwerkingen meestal later komen. U kunt de informatie thuis rustig nalezen om u voor te bereiden op de behandeling die u gaat krijgen. Vragen kunt u stellen bij een volgend bezoek aan de polikliniek of via de uitgereikte telefoonnummers.
Wat zijn hormonen?
Hormonen zijn stoffen die ons lichaam zelf maakt en deze stoffen regelen een groot aantal lichaamsfuncties. Hormonen worden in een aantal klieren, organen en weefsels gemaakt, bijvoorbeeld in de eierstokken.
Een belangrijke groep hormonen zijn de vrouwelijke geslachtshormonen, bestaande uit oestrogenen en progestagenen. Deze hormonen zijn nodig voor de groei en de ontwikkeling van de borsten en het baarmoederslijmvlies. De eierstokken produceren vanaf de eerste menstruatie de vrouwelijke geslachtshormonen oestrogeen en progesteron. Deze hormoonproductie staat onder invloed van een hormoon dat in de hersenen wordt gemaakt (het zogenaamde LH-RH).
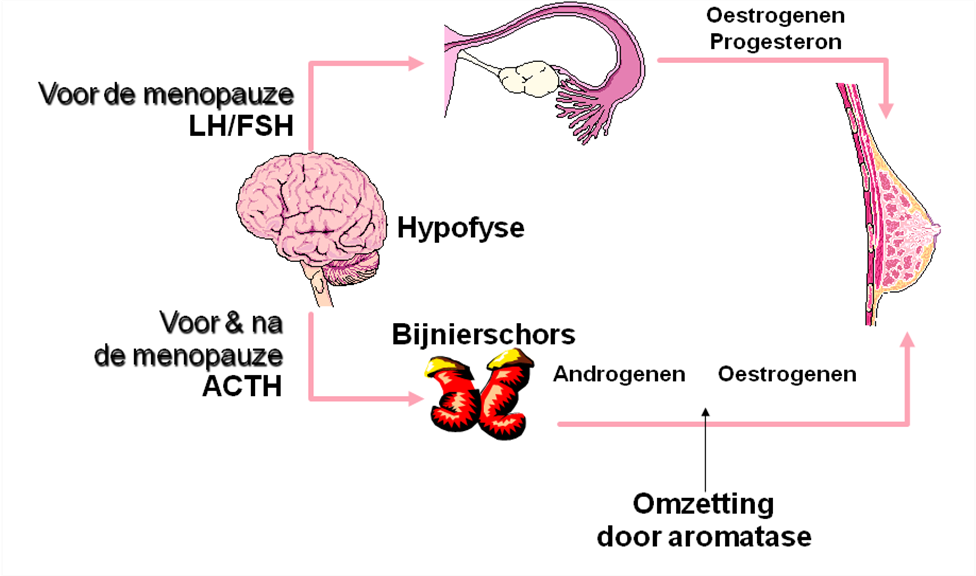
De overgang
Als de overgang nadert, produceren de eierstokken steeds minder hormonen, zoals oestrogenen en op een gegeven moment houdt de aanmaak in de eierstokken op. Het is niet zo dat de productie van oestrogenen in het lichaam helemaal is gestopt na de overgang. Wel is de totale productie van oestrogenen na de overgang minder dan daarvoor. Als u de overgang al gehad hebt, bent u post-menopauzaal. Door hormonale therapie kunnen de klachten die u tijdens de overgang ondervond weer optreden, in meer of mindere mate. Bent u nog niet in de overgang (pre-menopauzaal) dan kan dit door de hormonale therapie wel in gang gezet worden.
De klachten die daarbij horen zijn de specifieke klachten die bij de overgang vaak voorkomen zoals:
- Opvliegers en transpiratieaanvallen
- Onregelmatige menstruaties of wegblijven van de menstruatie
- Minder zin in vrijen (verlies van libido)
- Vaginale droogheid
- Tijdelijke toename van botpijn als er sprake is van uitzaaiingen in de botten
- Versnelde botontkalking (osteoporose)
- Pijn en stijfheid in de gewrichten en/of spieren, vooral ’s morgens
- Stemmingswisselingen
- Gewichtstoename
- Huidafwijkingen
- Onvruchtbaarheid
Wat is hormonale therapie?
Hormonale therapie is de behandeling van kanker met medicijnen die de groei van kankercellen remmen. Deze medicijnen houden de werking van hormonen tegen die bij bepaalde kankersoorten een belangrijke rol spelen. Een belangrijke voorwaarde voor de behandeling met hormonale therapie is dat de kankercellen gevoelig zijn voor hormonen. Soms kan dit onder de microscoop gezien worden. Hormonen zijn stoffen die ons lichaam aanmaakt, bijvoorbeeld in de eierstokken en die veel lichaamsfuncties regelen. Borsten en baarmoeder zijn organen die hormonen nodig hebben voor hun groei, ontwikkeling en werking. Bij kanker in organen die hormonen gebruiken, kunnen hormonen de groei van kankercellen stimuleren. Het doel van de hormonale therapie is deze stimulerende werking te stoppen of beperken.
Algemene informatie over hormonale therapie kunt u vinden in de folder “Hormoontherapie” van het KWF, op hormoontherapie en op www.kanker.nl
Behandelplan
De behandeling die u gaat krijgen bestaat uit tabletten en/of injecties.
De tabletten neemt u thuis in. Injecties worden door uw huisarts gegeven of in het ziekenhuis. Daarnaast kunnen nog andere medicijnen voorgeschreven worden ter ondersteuning van de behandeling.
Op de dag dat u start met de behandeling, laat u eerst bloedprikken, waarna u de internist-oncoloog op de polikliniek bezoekt. Op basis van hoe het met u gaat en de uitslag van de bloedwaarden, zal vastgesteld worden of kunt beginnen met de behandeling. De medicatie wordt dan door de internist-oncoloog voorgeschreven op een recept. U kunt deze medicatie ophalen bij de poliklinische apotheek in het UMCG. De apotheek heeft enige tijd nodig om de medicatie voor u te bereiden. Het is ook mogelijk om de medicijnen bij uw eigen apotheek op te halen.
Uiteraard kunt u uw vragen stellen tijdens het polikliniek bezoek. Wij raden u aan om deze op een briefje te verzamelen.
Een aantal weken na start van de behandeling krijgt u een telefonische afspraak met de oncologieverpleegkundige. Daarna krijgt u weer een afspraak op de polikliniek van afdeling Medische Oncologie. Er wordt dan opnieuw bloed geprikt en u wordt gezien door een internist-oncoloog . Als de werking goed is en de bijwerkingen acceptabel zijn, kan de internist-oncoloog besluiten om door te gaan met de behandeling.
Hormonale therapie: tabletten
Als hormonale therapie als tablet wordt gegeven, zijn er verschillende mogelijkheden. Deze zijn: Anastrozol, Tamoxifen, Letrozol, Exemestaan, Megestrol. Welke u krijgt voorgeschreven wordt met u door de internist-oncoloog besproken.
Inname van de tabletten
Neem de tabletten in volgens de door uw behandelend arts voorgeschreven dosering
- Dagelijks innemen, bij voorkeur op een vast tijdstip.
- Mocht u een dosis zijn vergeten en gebruikt u dit medicijn 1 keer per dag: duurt het nog meer dan 8 uur voor u de volgende dosis normaal inneemt? Neem de vergeten dosis dan alsnog in. Duurt het nog minder dan 8 uur? Sla de vergeten dosis dan over.
- Volg het voorschrift van de apotheek.
Hormonale therapie: injecties
Als de hormonale therapie (ook) als injectie voorgeschreven wordt, zijn er 2 mogelijkheden. Deze zijn: fulvestrant en leuproreline. Uw internist-oncoloog bespreekt met u welke u voorgeschreven gaat krijgen.
Toedienen van injecties
Fulvestrant (Faslodex)
Toediening van de injecties volgens voorschrift van uw arts.
Iedere keer krijgt u 2 injecties, 1 in iedere bilspier. Het is niet mogelijk om dit zelf te doen. De injecties kunnen gegeven worden door een verpleegkundige in het ziekenhuis of door uw huisarts.
Leuproreline (Lucrin)
Leuproreline wordt toegediend via een injectie in de huid of in de spier. Uw arts zal aangeven of u dit 1 keer maand of 1 keer per 3 maanden moet krijgen.
Dit kan door een verpleegkundige in het ziekenhuis gedaan worden of door uw huisarts.
Bereikbaarheid afdeling
Levensbedreigende situatie: bel 1-1-2.
Spoedsituatie: situaties die niet kunnen wachten (ook niet tot de volgende ochtend of tot na het weekend), zie kopje ‘Wanneer altijd bellen’
Tijdens kantoortijden (8.30-16.30 uur, maandag t/m vrijdag) belt u met één van de oncologie verpleegkundigen via het algemene ziekenhuis nummer: 050-3616161.
Buiten kantoortijden belt u met de verpleegafdeling Medische Oncologie (D2VA) via 050-3614436 (bij geen gehoor: 050-3614435). U krijgt een oncologie verpleegkundige te spreken die zo nodig de dienstdoend internist-oncoloog inschakelt. U wordt daarna zo spoedig mogelijk terug gebeld. Dit is niet bedoeld voor vragen over bijvoorbeeld afspraken of herhaalrecepten.
Niet spoed: voor situaties die niet kunnen wachten tot het volgende polikliniek bezoek, belt u tijdens kantoortijden met één van de oncologie verpleegkundigen via het algemene ziekenhuis nummer: 050-3616161. Vraag naar de oncologie verpleegkundige die u het beste kent (of de vervanger). De oncologie verpleegkundige beoordeelt of de vraag direct beantwoord kan worden of dat overleg met de internist-oncoloog nodig is. In het laatste geval krijgt u zo snel mogelijk bericht terug. Soms krijgt u het advies eerst contact met de huisarts op te nemen.
Via e-mail worden geen vragen beantwoord. We beschouwen dit als medisch niet veilig en het mag niet van de overheid (Algemene Verordening Gegevensbescherming, 2018).
Kanker en voeding
Goede voeding en een stabiel lichaamsgewicht zijn belangrijk. Het vergroot de mogelijkheid om een behandeling te doorstaan en ervan te herstellen.
Goede voeding is gevarieerd en bevat:
- Voldoende energie
- Voldoende eiwitten
- Voldoende vocht
- Vitamines en mineralen
De internist-oncoloog of de oncologieverpleegkundige zal u naar een diëtist verwijzen als u een grote kans op voedings- of gewichtsproblemen heeft. Als u zelf vragen heeft over voeding kunt u deze altijd stellen aan uw arts of verpleegkundige.
Als u supplementen gebruikt of vaak vette vis eet, dan vragen wij u dit ook te bespreken met uw arts of verpleegkundige. Er kan dan worden uitgezocht of dit eventueel schadelijk is in combinatie met chemotherapie of andere medicijnen vanwege kanker.
Voor meer informatie zie www.kanker.nl of www.voedingenkankerinfo.nl
Kanker en werk
Aan het werk blijven of het werk weer oppakken na een periode van afwezigheid kan ten goede komen aan uw welbevinden en herstel. Werk kan, naast een inkomen, afleiding en houvast bieden: de aandacht gaat even niet uit naar de ziekte, maar naar andere zaken. Ook vinden veel mensen het sociale contact met collega’s prettig.
De mate waarin mensen wel of niet kunnen werken tijdens en na de behandeling is afhankelijk van verschillende factoren. Indien uw ziekte, de bijwerkingen van de behandeling, en de soort werkzaamheden die u doet het toelaten, raden wij u aan om (voor een deel) aan het werk te blijven tijdens de behandeling. Hiervoor zijn geen algemene adviezen te geven. Bespreekt u daarom uw persoonlijke situatie met de internist-oncoloog of oncologieverpleegkundige.
Er zijn wel algemene tips en adviezen over het onderhouden van contact met uw werkgever, overleg met uw bedrijfsarts, en wetgeving. Deze informatie kunt u bijvoorbeeld vinden op de website www.kanker.nl of in de folder “Wat en hoe bij Kanker en Werk. Handleiding voor mensen die kanker hebben (gehad)” (te verkrijgen via de oncologieverpleegkundige of in het Informatiecentrum Oncologie).
Kanker en bewegen
Kanker en de behandeling daarvan hebben een grote impact op uw lichamelijke en geestelijke welzijn. Wetenschappelijk onderzoek leert dat regelmatig bewegen na de behandeling een belangrijke bijdrage kan leveren aan het opbouwen van de conditie en aan het herstel. Ook beweging tijdens de behandeling kan een positieve invloed hebben. Bewegen tijdens een behandeling vanwege kanker is meestal veilig. Vraag uw internist-oncoloog of oncologieverpleegkundige advies over bewegingsactiviteiten die in uw situatie geschikt zijn en neem contact met hen op als u meer dan “normale” klachten ondervindt ten gevolge van het bewegen.
Bijwerkingen hormonale therapie
Opvliegers en transpiratie aanvallen
Opvliegers en transpiratieaanvallen kunnen ontstaan door de behandeling. Wanneer u ze erg vervelend vindt, kan er een reden zijn om medicijnen te gaan gebruiken. Behandeling van deze klachten met medicijnen die hormonen bevatten is in uw geval af te raden. U kunt uw internist-oncoloog vragen welke medicijnen geschikt zijn voor u om te gebruiken tegen de opvliegers.
Wat kunt u zelf doen?
- Bewegen zorgt voor betere doorbloeding.
- Draag kleding van katoen, zijde of wol, draag laagjes kleding om wat uit te kunnen trekken bij een opvlieger.
- Gebruik katoenen beddengoed.
- Vermijd sterk gekruid eten, cafeïne, alcohol en drink veel water.
- Vermijd roken.
Veranderde seksualiteit
Hormonale therapie kan invloed hebben op uw seksleven. Het kan zijn dat u minder of geen zin heeft in vrijen of geslachtsgemeenschap. Patiënten die behandeld worden met hormoontherapie mogen wel vrijen en geslachtsgemeenschap hebben. Het is belangrijk dat u uw wensen en verwachtingen op dit gebied bespreekt met uw partner.
De vochtproductie van de vagina (schede)kan verminderd zijn. Verminderde vochtproductie kan leiden tot een schrijnend, soms jeukend gevoel. Ook kan door hormonale therapie de vaginawand dun en kwetsbaar worden. Geslachtsgemeenschap kan hierdoor moeilijker of pijnlijk zijn. Bij de drogist zijn glijmiddelen zonder hormonen verkrijgbaar die de geslachtsgemeenschap kunnen vergemakkelijken.
Het slijmvlies van de vagina wordt gevoeliger voor infecties, die meestal ook jeuk en afscheiding veroorzaken. Uw arts kan u medicijnen voorschrijven om die infecties te bestrijden.
Bij vragen op dit gebied kunt u terecht bij de internist-oncoloog of oncologieverpleegkundige.
Meer informatie over seksualiteit kunt u lezen in de folder ‘Kanker en seksualiteit’ van KWF Kankerbestrijding. Zie ook: https://www.kanker.nl/gevolgen-vankanker/seksualiteit/gevolgen/seksualiteit voor aanvullende informatie.
Vruchtbaarheid
Als de eierstokken worden uitgeschakeld (zoals bij jonge vrouwen, die nog niet in de overgang zijn geweest), betekent dit automatisch dat men op dat moment geen kinderen kan krijgen. De behandeling is geen vorm van anticonceptie; u wordt dringend geadviseerd ook anticonceptie te gebruiken tijdens de behandeling.
Veranderingen in gewicht
U kunt tijdens de behandeling verandering in uw gewicht krijgen. Meestal is dit toename in gewicht.
Wat kunt u zelf doen?
- Het is van belang om vanaf het begin van de behandeling uw gewicht in de gaten te houden.
- Bewegen en sporten: dagelijks een half uur wandelen, fietsen, traplopen, zwemmen.
- Voeding: verse groenten en fruit, volkoren graanproducten, beperk extra vette of zoete producten, magere producten, geen tussendoortjes nemen, veel (water) drinken.
Maag- en darm klachten, misselijkheid
In het begin van de behandeling kunt u klachten van maag en darmen krijgen waaronder misselijkheid. Deze klachten gaan vanzelf weer over. Als u er te veel last van hebben neem dan contact op met het ziekenhuis.
Gewrichtsklachten
Door de behandeling kunt klachten krijgen van spieren en gewrichten wat invloed kan hebben op dagelijkse activiteiten.
Wat kunt u zelf doen?
- Bewegen en sporten (dagelijks een half uur)
- Bij ochtendstijfheid rustige bewegingen (zwemmen of yoga)
- Warme douche of bad
- Gezonde voeding (verse groenten en fruit, volkoren graanproducten, beperk extra vette of zoete producten; extra inname van kalk is niet nodig bij gezonde voeding)
- Medicatie paracetamol, evt. NSAID (diclofenac of ibuprofen)
Stemmingswisselingen
Als u bemerkt dat u last krijgt van stemmingswisselingen, bespreek dit dan met uw partner en met uw internist-oncoloog of oncologieverpleegkundige. In extreme situaties kan er voor gekozen worden te veranderen van hormonale behandeling.
Lichaamsbeharing
Door de behandeling kan uw lichaamsbeharing veranderen. Als dit voor u storend wordt, bespreek dit dan met uw internist-oncoloog of oncologieverpleegkundige.
Blaasontsteking
De bekleding van de plasbuis kan dunner en droger worden. Dit kan een branderig gevoel bij het plassen geven en sommige vrouwen hebben hierdoor sneller last van blaasontsteking. Indien u denkt dat u een blaasontsteking hebt, kunt u contact opnemen met uw huisarts.
Botontkalking
Doordat door de behandeling het oestrogeen geremd wordt, ontstaat er een proces waarin de botten brozer worden; ze worden minder stevig (ontkalken). De kans op botbreuken neemt dan toe. Dit risico is groter bij vrouwen die te vroeg in de overgang komen, een tengere bouw hebben, weinig bewegen, roken en/of alcohol drinken. Ook vrouwen die lang last hebben gehad van anorexia en vrouwen bij wie osteoporose in de familie voorkomt, lopen een grotere kans op osteoporose.
Wat kunt u zelf doen?
- Voldoende bewegen, bij voorkeur dagelijks een half uur wandelen.
- (Zon)licht zorgt voor aanmaak van vitamine D, wat de opname van kalk verbetert.
- Voorkom vallen, verwijder losliggende matjes.
- Eet gezonde en gevarieerde maaltijden met voldoende zuivelproducten (kalk en vitamine D).
- Gebruik alcohol met mate.
Hart- en vaat ziekten, trombose
Oestrogenen hebben een beschermende werking tegen hart- en vaatziekten. In de vruchtbare leeftijd hebben vrouwen minder kans op hart- en vaatziekten dan mannen, maar na de overgang is dit risico gelijk. Het is nog niet duidelijk welke rol oestrogenen hierbij spelen. De kans op hart- en vaatziekten lijkt meer samen te hangen met algemene risicofactoren zoals hoge bloeddruk, roken, te hoog cholesterolgehalte, overgewicht en weinig lichaamsbeweging.
Trombose
Dit komt zelden voor. Neem contact op met het ziekenhuis als u last heeft van een dik been/kuit en bij kortademigheid of pijn bij het zuchten.
Hoge bloeddruk (hypertensie)
Tijdens behandeling kan de bloeddruk stijgen. Het is belangrijk dat de bloeddruk al voor start van de behandeling wordt gecontroleerd. Over het algemeen kunt u niet voelen of u een te hoge bloeddruk heeft. Alleen bij een extreem hoge bloeddruk kunt u last hebben van:
- Hoofdpijn
- Kortademigheid
- Problemen met zien
- Duizeligheid
Als u één van bovengenoemde klachten hebt, neem dan contact op met de oncologieverpleegkundige of uw internist-oncoloog. U kunt zelf weinig doen om de bloeddruk te verlagen. Uw internist-oncoloog zal u medicijnen voorschrijven als dat nodig is en uw bloeddruk zal regelmatig gecontroleerd worden. Het is belangrijk dat deze anti bloeddruk-medicijnen weer afgebouwd worden als de behandeling gestopt of onderbroken wordt.
Hartritmestoornissen
Tijdens behandeling met hormonale therapie komen er vaker dan gemiddeld milde hartritmestoornissen voor, waaronder versnelde hartslag en boezemfibrilleren (onregelmatig hartritme). Om deze reden wordt voor start van de behandeling een hartfilmpje gemaakt. Het is belangrijk dat u klachten als hartkloppingen en pijn op de borst aan uw internist-oncoloog meldt.
Vocht vasthouden
Door de behandeling kan het lichaam meer vocht gaan vasthouden, bijvoorbeeld in de benen. Om dit zogenaamde oedeem tegen te gaan, is het verstandig de inname van zout zoveel mogelijk te beperken. Daarnaast kan de internist-oncoloog zo nodig extra medicijnen voorschrijven om het vocht te verminderen.
Baarmoederkanker
Dit is een zeer zeldzame bijwerking van tamoxifen. Neem contact op met het ziekenhuis bij bloederige vaginale afscheiding.
Hypokaliëmie (laag kalium gehalte)
Door de behandeling met hormonale therapie kan het kaliumgehalte in het bloed dalen. Bij een te laag kalium kunnen er spierzwakte, hartritmestoornissen, oorsuizen en slapeloosheid optreden. De meeste mensen hebben echter geen klachten van een te laag kalium. Uw bloed wordt regelmatig gecontroleerd en er wordt o.a. gekeken naar het kaliumgehalte in het bloed. Zo nodig zal de internist-oncoloog u een aanpassing in uw voeding adviseren of u een kaliumsupplement voorschrijven.
Leverfunctiestoornissen
Door de behandeling kan de leverfunctie verstoord raken. Stoornissen van de leverfunctie zijn vaak te zien aan afwijkingen in het bloed. Daar zult u in eerste instantie niet veel van merken. Pas bij ernstige leverfunctiestoornissen kunt u klachten krijgen als vermoeidheid, malaise of geelzucht. Als er leverfunctiestoornissen optreden, kunnen die het verloop van de behandeling veranderen.
